本日の結論
私は、10月1日にインフルエンザワクチンを打っています。
インフルエンザ流行期に高熱が出たら検査して、インフルエンザの診断となれば、抗インフルエンザ薬を内服します。
このWebでは、Doctor's Fitness 診療所の患者さんに向けた発信です。
それぞれ先生によって考え方が違うと思うので、かかりつけの先生とお話してくださいね。
ワクチンのエビデンス
そもそも論として、若年小児や高齢者の方はインフルエンザの合併症のハイリスクです。
元気な人が「インフルエンザとか風邪の延長だから、寝とけば治る」みたいな話をしているのは、気持ちはわかりますが、医師の視点から考えると多くの方を診ているので、寝とけば治りますよ〜、とはなりません。
最近の若い方をみていると、人に感染させたくない、だから自分が感染していないかは知りたい、という方が多くなっているように思います。
コロナ禍を経て、少し価値観というか、感染症に対する考え方が変わってきているように感じます。
さて、少し古いですが、結構有名な報告ですので、こちらを元にお伝えします。
65歳未満の健常者に対して、ワクチンを打つとどうなのか??
「発病」することに対する有効性が、70-90%ある。
100人にワクチン接種したら70~90人が、発病しなかった、ということではありません。
少し詳しく解説すると
100人にワクチン接種したら、発病した人が6人でした。
→「ワクチン接種者」の発病率:6%
100人のワクチン接種をしていない人は、発病した人が20人でした。
→「ワクチン非接種者」の発病率:20%
つまり、接種することで「20%の発病率が、6%に抑えらえた」ということですね。
(20-6) / 20 = 0.7、ですので、ワクチンの有効率が70%、となります。
65歳未満の健常者であっても、インフルエンザになると結構高熱が出てしんどいですよね。
仕事を休まないといけないのも困る・・という人も多いと思います。
なので、困るのあればワクチンを打ったほうがいいんじゃない?という話になります。
ワクチンを打つのにかかる費用は、3500円(当院)です。
保険組合や企業で補助がでる方もおられますので、もっと費用を抑えられる場合がありますね。
高熱が出て、医療機関で診察→インフルエンザの診断→治療、となると3割負担で4000円以上はします。
ですので、費用対効果も含めて考えると、ワクチンは打ったらいいのでは?と医師からオススメすることとなります。
ワクチン打って調子が悪くなるのが嫌だ・・という方がおられます。
ごもっともです。
接種した部位の腫れや痛みは、現実的には日常生活に影響は及ぼさないでしょうし、いわゆるアナフィラキシーに近い副作用などについては発生確率はとても低いので、いったん議論からは置いておきます。
5~10%の方に、ワクチン接種した後に、発熱、頭痛、倦怠感が認められるようですので、このあたりがそれなりにある確率で、日常生活に影響を及ぼすところになります。
なので、risk/benefitに関しては、私はbenefitがあるかとは思うものの、個人個人違いますよね。
特に、確率の問題になるので、全体でみると確率は低いが、私はいっつもインフルエンザワクチンを打ったら、熱がでて、しばらく寝込んでしまうんだ・・という方もおられますので、そういった方に関しては、riskは高く見積もられますね。
逆に、私は今までワクチンを打ったことないけど、インフルエンザにかかったこともない、という方もおられますので、そんな方と話をするとインフルエンザワクチンのbenefitは少ないのでは?打たなくてもいいかな、と思うのは思います。
では、議論を元に戻して
65歳未満の健常者で、ワクチンを打ちます、という方はいつ打てばいいのか?という話をします。
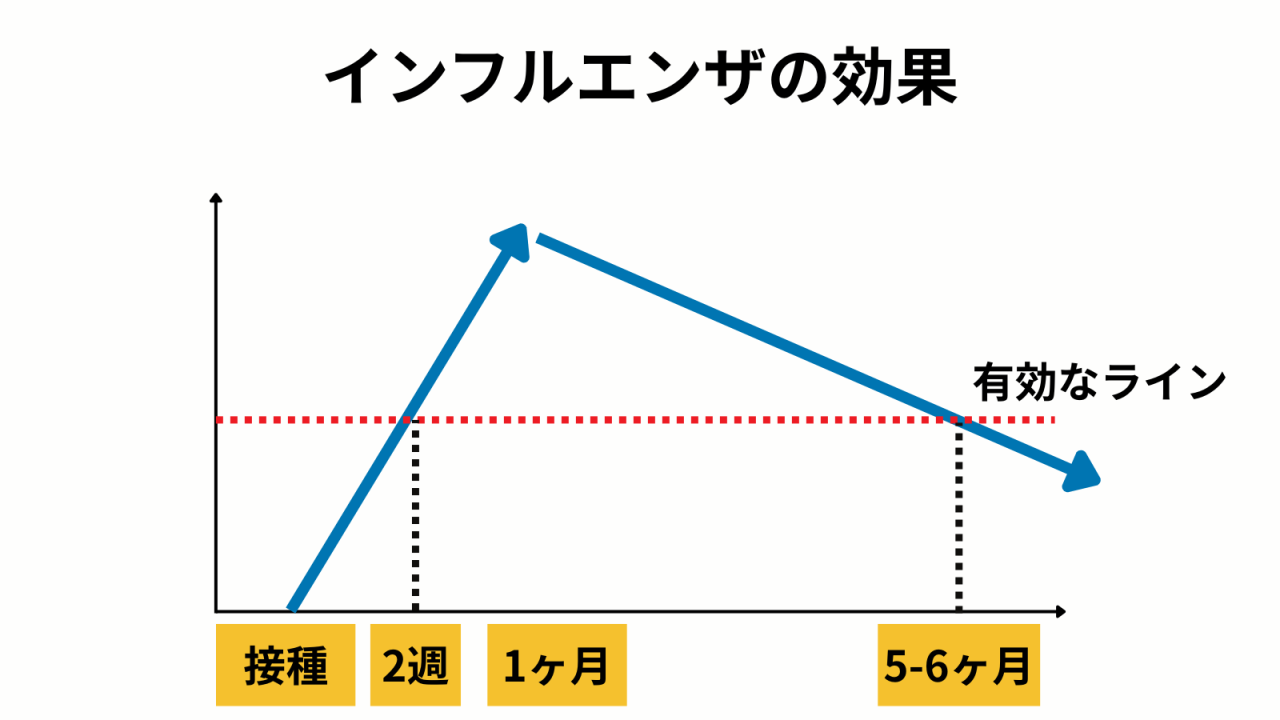
押さえておきたい事実としては
(1)安定した効果が出るのは、接種後2週間後あたりから
(2)有効とされるのは、接種後5−6ヶ月の間
(3)1ヶ月後のピークののち、少しずつ有効性が低下する
この3つですね。
つぎにインフルエンザの流行に関して、昨年を例に示してみようと思います。
インフルエンザは、感染症法の分類では第5類の感染症でとなっており、端的に言うと危険度はさほど高くないが、発生状況を把握したい感染症、といった位置づけです。
今週は何人インフルエンザの方がいました、という報告を上げる医療機関がいくつか指定されていて、1医療機関あたり、1週間の患者数、みたいなものが数値として毎週共有されています。
数値の推移や、どのタイミングで流行期にはいるか、というのは年によって違いますので、一概には言えません。
ここで伝えたいのは、流行ってる!!って思った時にワクチンを打つ、というのは得策ではない、ということです。
ワクチンを接種して効果がでるのは、おおむね2週間後ですし、だいたい12月から1月にかけて感染リスクが高いことを考えると、10月中には接種しておくのが妥当なのかな、と思います。ですので、私は10月1日に接種します。
今年接種するのが遅くなったとしても、来年は、是非早めに接種することを検討してみて下さい。
Doctor's Fitness 診療所では、企業等に出向き接種するサービスを行っていますが、できる限り10月中の接種を推奨しています。色々なご都合もありますので11月になることもありますが、ちょっとずつ早めの接種へと舵を切ってもらえてて嬉しい限りです。
ワクチン接種をこのように推奨していると、たまに医療機関が儲けようとしている、みたいに思われることがありますが、医療機関としてはインフルエンザを予防する(ワクチン接種する)より、インフルエンザの治療をするほうが圧倒的に利益がでます。念の為・・
今回は、65歳未満の健常者の方のお話をメインにしました。
当然、高齢者や持病のある方はインフルエンザにかかって、肺炎や脳症などの合併により重症化するリスクが高まります。ですので、結論としては、10月中に早めに接種するのが、いいのではないですか?とお話をしています。
インフルエンザを予防する
インフルエンザを予防する、つまりは自分自身がインフルエンザに感染するリスクをできるだけ下げる、という話になります。
これも、非常に簡単です。
私は、冬になるとたくさんのインフルエンザの患者さんを診ますので、一般の人と比べると何十倍も感染するリスクに見舞われるわけです。
しかし、ほとんどインフルエンザにはかかりません・・
もっと言えば、ほとんど風邪もひきません
残念ながらコロナ禍の初期に、非常に多くのコロナの患者さんの診療にあたっていた際に、コロナに罹患、肺炎を併発し入院したことがあります。
そもそも論として、インフルエンザはどのように感染するのか・・
(1)飛沫感染
感染者のくしゃみや咳、つばなどの飛沫と一緒にウイルスが放出されて、それを口や鼻から吸い込んで感染します。
これはわかりやすいですね。
くしゃみや咳、つばなどの飛沫が届く範囲は2m程度です。
(2)接触感染
感染者が、自身のくしゃみや咳、つばを介してウイルスが手に付着する、そして周囲のものを触って、別の人がそれらに触れて手にウイルスがついて、その手で口や鼻を触って粘膜から感染する。ということです。
では、感染しないためにはどうするか・・
手洗い 以上。
正しい手洗いの方法、というのもありますから、ぜひやってみて下さい。医療者は手洗いが上手です。
これが基本なので、あとは居住空間の湿度を保つ(50-60%)とか、人混みに行かない、こまめな換気、ということで環境因子に対して取り組むことがまぁ可能なのかな、と思いますが、どこまでやるか、どこまでできるか、という話ではあります。
なので、手洗いをした上で、もう1つ大事なことを。。。
よく寝る 以上。
私は平均睡眠時間が7時間30分程度です。十分に休養しています。
自分で言うほど、とってもよく働いている人ではありますが、とっても休養もしています。
別に、よく働くこととよく休養することは、相反することではありません。
インフルエンザの話から少しそれますが、なにかの課題解決をしたい場合には、解決すべきポイントを整理し、一番の課題ここで言うところの「ボトルネック」がどこか、ということを検討します。
ボトルネックがいくつもある、というのは、ボトルネックについてしっかりと理解できていないです。ボトルネックは1つです。なので、そこを解決して、そこで初めて、次のボトルネックについて検討する、ということが大事です。
免疫力を高める、とか生産性を向上する、という観点から考えた時には、基本的にはよく寝ることを徹底して初めて、つぎの問題に向き合う、というのが本質的には大事です。
インフルエンザになったら
さて、残念ながらワクチンを接種したら、100%インフルエンザにかからない、そんなことはありません。
かかるときはかかります。
インフルエンザの流行期に、高熱がでてしんどい、関節痛が・・となれば、結構な確率でインフルエンザと考えられます。
もちろん、他の疾患である可能性もあるので、診察や検査が必要ではあるのですが・・
様々な前提条件はあるでしょうが、このwebでのアナウンスとしてはシンプルにお伝えすることが大事と考えて次のようにお伝えします。
38℃以上でたら、すぐ受診
すぐ受診と言われても、すぐできない場合も結構ありますよね。
しかも、土日にいつもの医療機関空いてない、といった医療機関の都合もあります。
休日診療所や病院の救急外来って、インフルエンザ流行期はどこもいっぱいで、診療受けるまでにとっても時間がかかったりしますよね・・
こんな話をしておいて、出張等で休診にしたりすることもしばしばあって申し訳ないです。
とはいえ、できることをやるしかありませんので・・
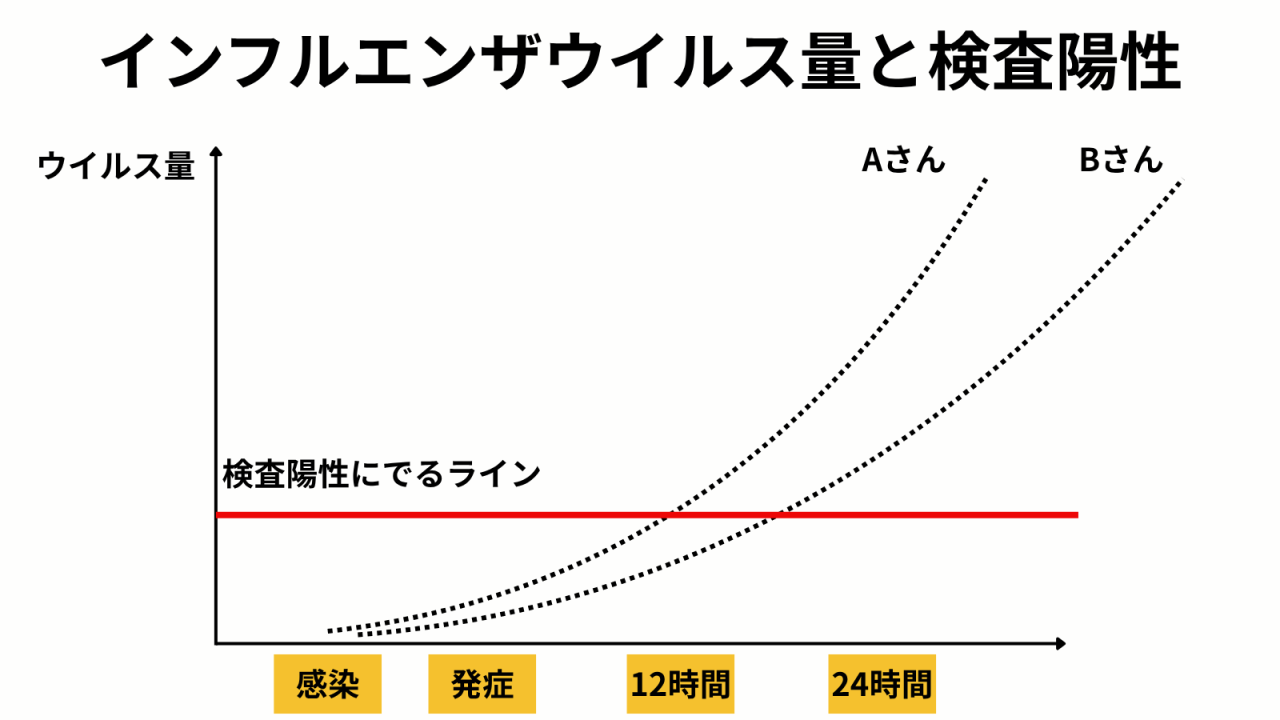
よくある質問が、インフルエンザって熱が出て24時間たたないと陽性にならないんじゃないの?です。
そうですね、それなりに正解かもしれません。
インフルエンザ感染に関しては、いわゆる潜伏期間は1~3日といわれています。
ウイルスですので、どんどん増殖して指数関数的にウイルス量が増えていくわけですが、当然人によっても様々ですし、「発症」と感じるタイミングも人によって様々です。
そして、事実として、検査キットのことを考えると、ある程度のウイルス量にならないと「陽性」といった検査結果にはならないものです。
医療業界に詳しい方は、検査の感度や特異度、ということを聞いたことがあるかもしれませんが、そこは難しいので省略します。
大事なことは、医師が総合的な判断で「インフルエンザ」と診断するかどうか、です。
こう見えて?結構いろいろなことを考えて診断と治療を行っています。そして何より、責任を持って行っているわけです。
責任が持てない時には、極端な話診療をお断りします。あるいは、違う医療機関に紹介するというのも同じ話です。
追加でお伝えしておくと、インフルエンザを始め「感染症」と呼ばれる分野には、それを専門とする「専門医」という方がおられます。
しかしながら、ある疾患において専門医だけが見るわけにはいかないわけで、インフルエンザですね、感染症ですので、感染症専門医に紹介しますね、とはならないのです。
専門医制度というのは素晴らしい制度だと思いますが、専門医ではないので診ない、みたいな姿勢については疑問しかないです。医師としてどうするか、で、まずいったん診察したらいいのでは?と思います。この点は、過去のBlogにも書いていますが、救急患者さんを断らない、という倉敷中央病院のマインドを医師の原点として持てたことは良かったな、と思います。
話はそれましたが、インフルエンザと診断した場合には、抗インフルエンザ薬を処方します。
日本感染症学会の提言を見ると
下記の患者については、インフルエンザが確定あるいは疑われたならば、ワクチン接種の有無に関わらず、可及的早期に抗ウイルス治療を開始する。
あるいは
下記のインフルエンザの合併症のリスクのない患者については、インフルエンザが確定あるいは疑われたならば、ワクチン接種の有無に関わらず、抗ウイルス治療を検討してよい。
と記載しています。
ですので、大半のケースにおいて、抗インフルエンザ薬を処方することになります。
この抗インフルエンザ薬にも様々なタイプがありますし、種類があります。比較的新しい薬であるために、他と比べてエビデンスに乏しい、といったことも、当然医療の世界には存在します。
発症48時間以降に投与しても効果ない、みたいな話も、もちろんあります。
47時間だったら効果あるけど、49時間だったら効果ないのか?
とか、よく考えたら、発症したタイミングって、いつだろう?とか、臨床現場には様々なケースバイケースが存在します。
インフルエンザは、self-limitedな疾患で、対症療法のみで軽快することもしばしばあります。
抗インフルエンザ薬は重症化予防が基本軸で、プラス、発熱期間の短縮やウイルス排出期間の短縮効果があります。
その人に抗インフルエンザ薬を投与するかどうかは、もちろんその人の背景に応じてrisk/benefitを検討するわけですが、日本においてほとんどのケースでインフルエンザと早期に診断された場合には抗インフルエンザ薬が処方されています。
ちなみに私は、明らかにすでに治ってきているに場合には、インフルエンザ陽性の診断であっても抗インフルエンザ薬は処方せず、症状を緩和する薬だけを出したりします。
長々と書いてしまいましたが
38℃以上でたら、すぐ受診
早く受診しすぎて、陽性にならないのでは? だから、24時間を待って受診しよう、は、間違い
こんな感じと思っていただければと思います。
インフルエンザの豆知識
最後に少し余談ですが
インフルエンザの存在は紀元前から知られていました。16世紀ごろにインフルエンザと呼ばれ、冬に大流行し、春には収束する風邪のことを、星の運行や寒気の影響と考えていました。
当時の星占い(占星術師)が、星や寒気の影響(influence)によるもの、と考えたところが語源となっています。
インフルエンザの流行が科学的に立証されたのは1900年頃、この100年ちょっとの間に、スペインかぜ、アジアかぜ、香港かぜ、ソ連かぜ、といった4つのパンデミックが発生しています。
初回のパンデミックである「スペインかぜ」では、世界で6億人が感染し、5000万人が死亡したと言われています。
日本でも50%の人が感染し、40万人が死亡した、といわれています。すごい数ですね・・
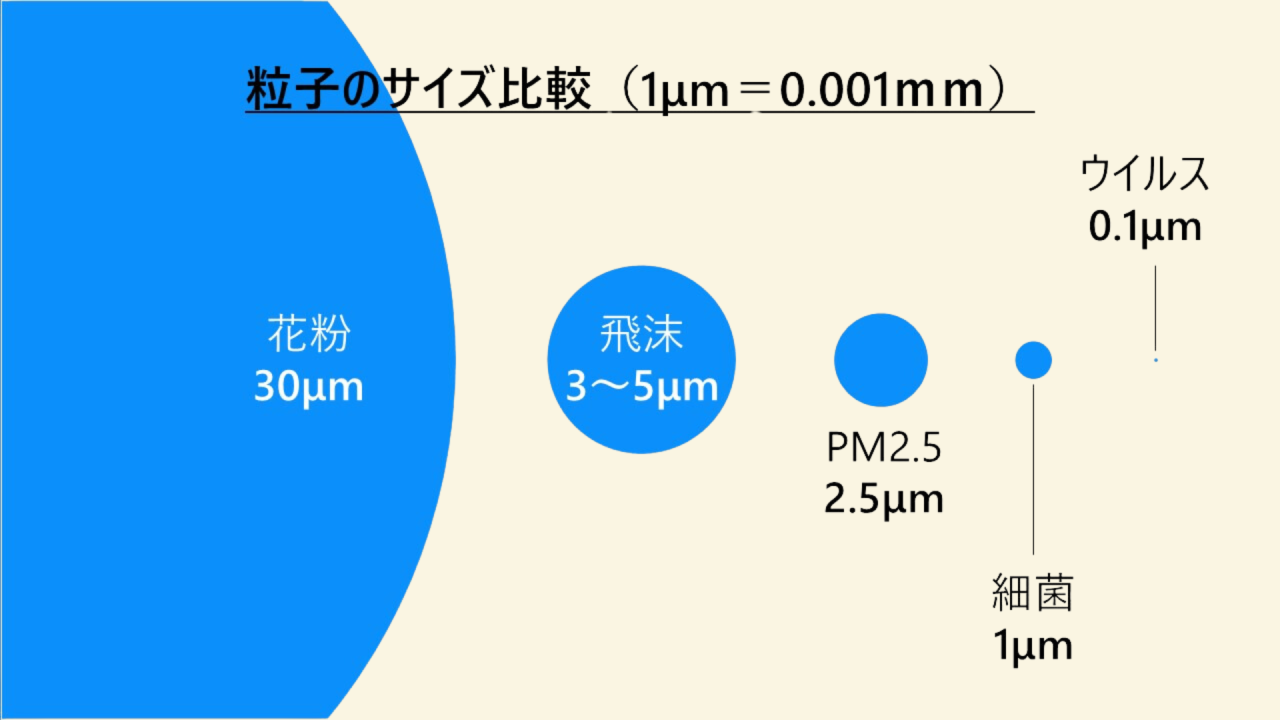
インフルエンザの大きさは、0.1μm、1万分の1mmです。
花粉が30μmと考えると、その大きさの雰囲気が分かるかもしれません。
インフルエンザには、季節性インフルエンザと新型インフルエンザというのがあり、今までお話していたのは「季節性インフルエンザ」の話です。
みなさんご存知のように、A型とB型があります。実は、C型というのも存在しています。
一度感染したら免疫がつき、ほぼ一生かからないのがC型なので、話題にのぼることがありません。
新型インフルエンザというのは、この季節性と大きく異なるパンデミックタイプ、というものです。
ちなみに、A型は変異します。変異しにくいのがB型です。
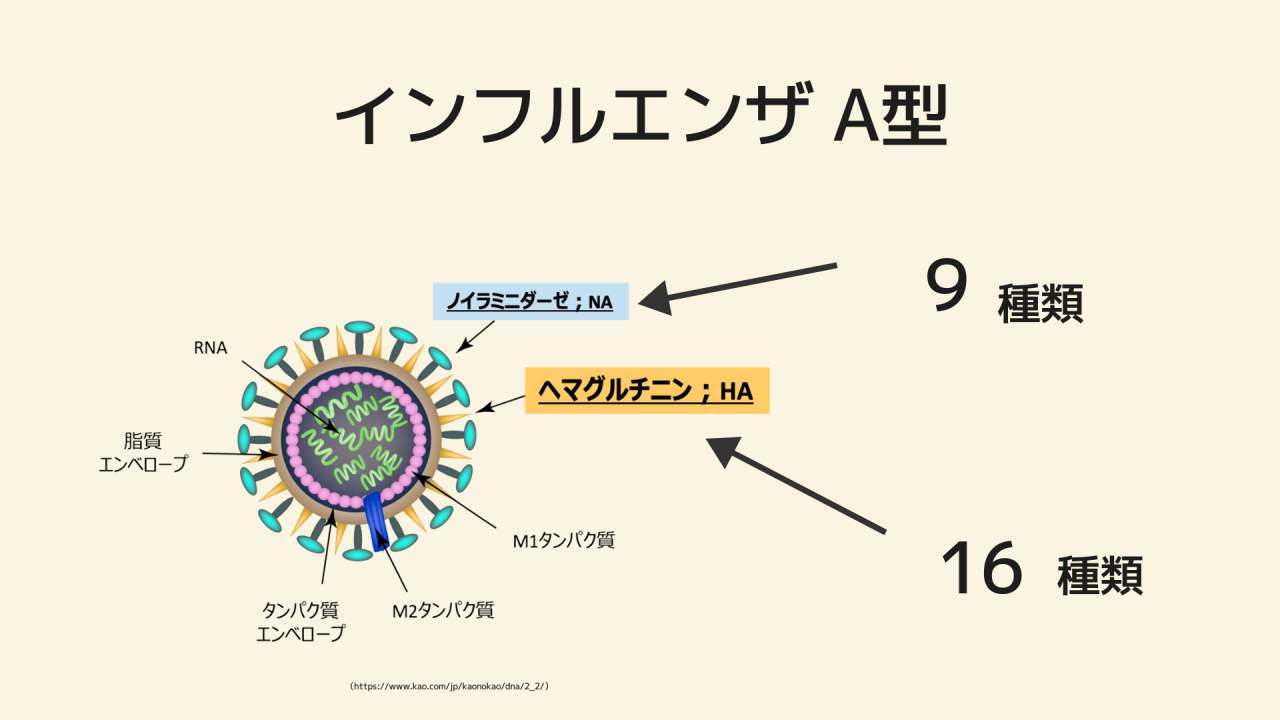
実は、A型インフルエンザには、144種類の亜型が存在します。
難しいことはさておき、ウイルスの表面にある2種類のスパイクタンパクがそれぞれ、NA:9種類・HA:16種類存在するため、掛け算で144種類、ということになります。
10月からインフルエンザワクチン接種が開始されるわけですが、実は毎年4 月頃に厚生労働省では、今年流行する亜型はなんだろう?会議が行われています。もちろん議事録もありますし、YouTubeで公開されていたようにも思います。
例えば2024年4月には、2024/25シーズンは何が流行るだろう?というのを検討し、インフルエンザAはビクトリア/2022(H1N1)とカルフォルニア/2022(H3N2)、そしてインフルエンザBはプーケット/2013(山形系統)とオーストリア/2021(ビクトリア系統)をいれとこか、みたいな感じで決定されます。
もはや、世界中の話になるので、世界中の情報を集めて検討するんですね。色々な仕事があるものです。
特にここ最近は海外の観光客が増えたこともあって、季節外れのインフルエンザというのも時々みかけます。流行期ではないインフルエンザって見逃されやすいので診断が難しいです。
あとは、よくある質問が、絶対にインフルエンザにかかりたくないんだ!!という時の対策ですね。
受験生とか、その家族とか、まさにそうですよね。
そんな時は、時間的に余裕をもって、早めにご相談ください。
それではお付き合いいただきありがとうございました。